Infection Fongique : Guide pratique
Ce guide vous fournira les informations clés pour gérer efficacement les infections fongiques au comptoir. Retrouvez des conseils pratiques, des informations sur les traitements topiques et oraux, ainsi que les éléments à surveiller.
Description de la pathologie
Les infections fongiques sont causées par des champignons. Elles peuvent atteindre la peau, les ongles et les cheveux. Les champignons font partie naturellement de la flore cutanée, cependant certaines conditions favorisent leur croissance et lorsqu’ils deviennent trop nombreux, le développement d’infection devient plus propice. Les lieux de prédilection pour le développement des champignons sont les milieux chauds et humides.
Pour cette raison, les zones les plus fréquemment touchées par ces infections sont les plis cutanés, les aines, les aisselles, le dessous des seins ou bien les zones entre les orteils.
Deux types de champignons en causes seront abordés ici : les dermatophytes (ex: Tinea) et les levures (Candida, Malassezia).
Les infections les plus fréquentes sont:
- Dermatomycose du corps (Tinea corporis): Se présente sous forme circulaire/ovale légèrement surélevée et/ou rougeâtre. Ces lésions sont souvent accompagnées de démangeaisons.
- Dermatophytose du cuir chevelu (Tinea capitis): Se présente sous forme de plaques rondes avec présence de squames. Une perte de cheveux peut être présente sur les zones où se trouvent les plaques, tout comme de la démangeaison. La dermatophytose du cuir chevelu peut aussi prendre la forme d’une masse inflammatoire douloureuse de type abcès, appelée « kerion ».
- Intertrigo ou mycose des plis (Certains dermatophytes ou Candida albicans): Se présente sous forme de rougeurs dans les zones de plis sujettes à la friction, la chaleur et l’humidité, comme les aisselles ou les aines. La présence de ces rougeurs est accompagnée d’une sensation de brûlure.
- Pied d’athlète (Tinea pedis): Se présente sous la forme de peau craquelée, sèche et macérée entre les orteils. Elle est aussi accompagnée de démangeaison. La peau peut aussi y être à vif. L’infection peut se propager jusqu’à la plante du pieds et même atteindre les ongles, causant une onychomycose. L’onychomycose est lorsque les ongles sont affectés par un champignon et deviennent friables, décolorés et plus épais.
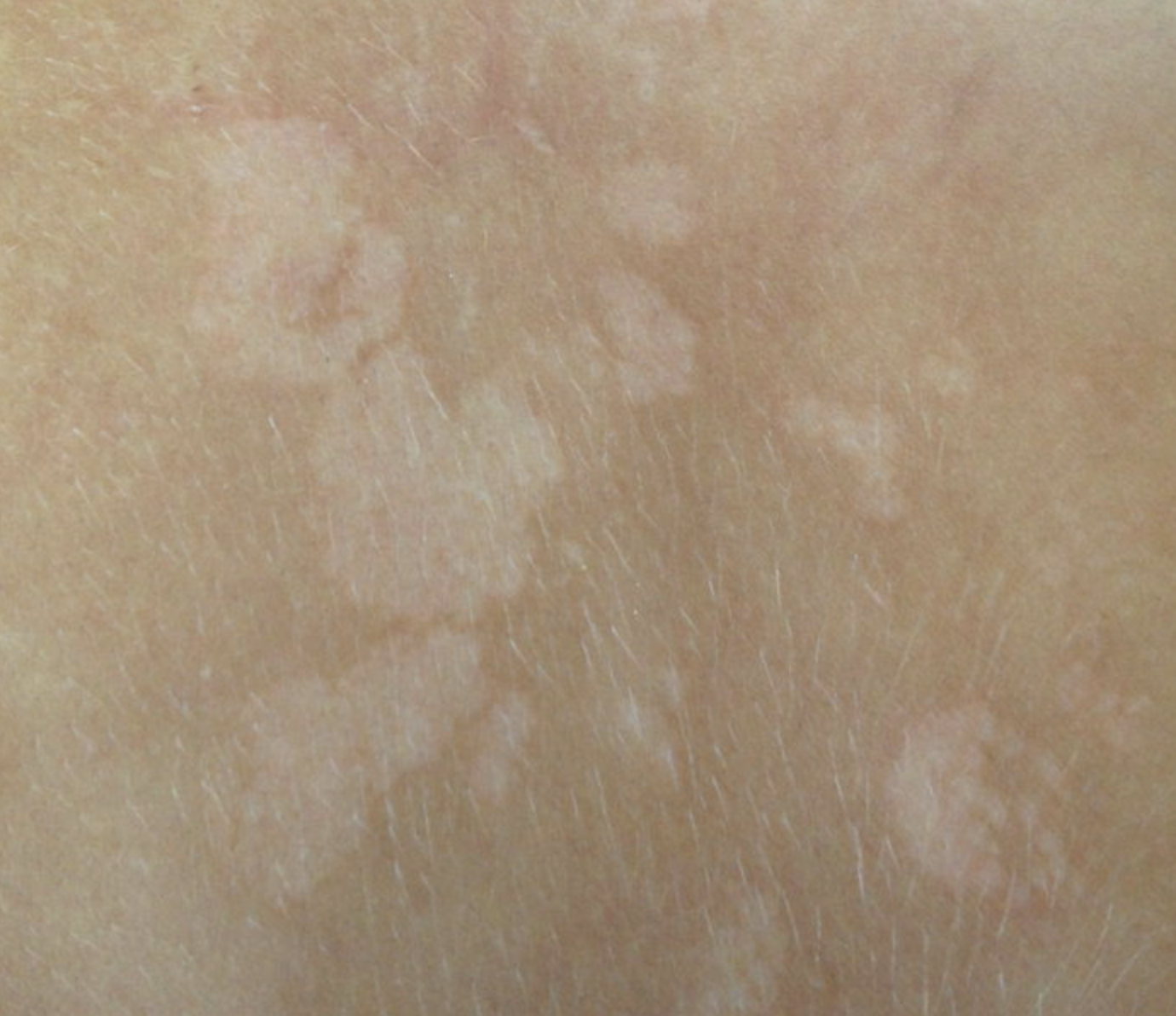
- Pityriasis versicolor (Malasezzia fur fur): Se présente sous forme de taches plus claires sur la peau. La zone la plus touchée par cette infection est le tronc. Les pieds peuvent parfois y être exposées, mais de manière moins fréquente.
Il est à noter que les infections fongiques sont contagieuses. Il est donc important de traiter l’infection pour éviter à la fois les complications, mais aussi la propagation.
Certains tests peuvent être effectués pour confirmer une infection fongique:
- Test KOH (hydroxide de potassium) : Prélèvement cutané pour détecter présence d’éléments fongiques.
- Culture fongique : Pour identifier le champignon.
- Test à la lampe de Wood : Test effectué par lampe UV pour détecter les infections fongiques. La peau infectée par champignons prend une couleur fluorescente et selon la couleur obtenue, le type de champignon peut être confirmé.
- Prélèvement ou biopsie : Pour les infections plus profondes, chroniques ou les ongles, par exemple.

Mesures non pharmacologiques
- Bien assécher la peau après le bain ou la douche. Porter une attention particulière aux plis (aisselles, aines, entre les orteils)
- Éviter les vêtements serrés et les matières non respirantes. Privilégier les matières telles que le coton ou le lin
- Éviter de partager les serviettes, les chaussures ou effets personnels
- Se changer le plus rapidement possible lorsque les vêtements sont humides par l’eau ou la transpiration (maillot de bain ou vêtements de sport)
- Laisser respirer et sécher complètement les chaussures entre les ports
- Garder les ongles propres et courts
- Porter des sandales dans les lieux humides (piscines ou vestiaires)
Lors d’une infection active avec traitement en cours:
- Nettoyer les chaussures et les textiles afin d'éviter la recontamination.

Consultation médicale requise
- Aggravation ou expansion de l’infection ou des symptômes après 1 semaine de traitement MVL
- Présence de pus, de saignements ou douleur intense.
- Infection persistante chez une personne ayant un diabète mal contrôlé ou une personne immunosupprimée.
- Présence de fièvre
- Infection récidivante suite aux traitements
- Infection fongique chez le nourrisson
- Infection semble être un kérion

Grossesse et allaitement
Antifongiques mentionnés dans cette section contre-indiqués en grossesse:
- Terbinafine: Peu de données. Suggérer de débuter le traitement après la grossesse ou l’allaitement considérant le risque potentiel.
- Itraconazole: Peu de données, favoriser un autre traitement
Peu de données sur le kétoconazole topique ou le ciclopirox, mais semblent compatibles. Pour les autres antifongiques, veuillez vous référer à des sources reconnues afin de s'assurer de leur sécurité.

Traitement topique
Les traitements topiques consistent en l’application de crèmes antifongiques.
Il est important d’appliquer le traitement jusqu’à plusieurs jours suite à la disparition complète des symptômes pour permettre l’éradication des champignons invisibles à l’oeil nu qui pourraient être encore présents. De plus, l’application de la crème antifongique devrait se faire sur le pourtour jusqu’à 2cm de plus que la zone lésée pour la même raison.
Les ingrédients à rechercher pour les infections sont:
Clotrimazole 1%
- Antifongique de la famille des azoles.
- Mécanisme d'action : Inhibe la synthèse de l’ergostérol (composé la membrane cellulaire des champignons), par inhibition de la 14-α-lanosterol déméthylase.
Miconazole 2%
- Antifongique de la famille des azoles.
- Mécanisme d'action : idem au clotrimazole.
Kétoconazole 2%
- Antifongique de la famille des azoles.
- En MVL, on retrouve le kétoconazole sous forme de shampooing (ex. Nizoral). Ce produit n’est cependant pas réservé qu’au cuir chevelu. Il est recommandé d’appliquer le produit sur la zone quelques minutes avant de rincer pour lui laisser le temps d’agir.
- Il peut s’avérer utile pour l’acné de type fongique, le pityriasis versicolor ou en présence de pellicule, entre autres.
Tonalftate 1%
- Antifongique de la famille des thiocarbamate.
- Mécanisme d'action : Inhibe la squalène expoxydase, ce qui empêche la synthèse de l’ergostérol.
- Cet antifongique n’est pas efficace sur le Candida albican.
- Se fait aussi sous forme de poudre, pratique pour l’application dans les chaussures comme adjuvant au traitement du pied d’athlète ou en maintien.
- E2: Irritation, rougeurs, démangeaisons, sécheresse cutanée, sensation de brûlure.
Terbinafine 1% (sous ordonnance seulement)
- Antifongique de la famille des allylamine.
- Mécanisme d'action : Inhibe la squalène expoxydase, ce qui empêche la synthèse de l’ergostérol. Activité fongicide sur les dermatophytes et fongicide ou fongistatique chez les levures.
- E2: La crème de terbinafine peut contenir de l’alcool cétylique et stéarylique, ce qui peut causer une irritation locale.
Ciclopirox 1%
- Antifongique de la famille des hydroxypyridone.
- Mécanisme d’action : Exerce un blocage de captation de certain substrats ou ions essentiels causant une déplétion intracellulaire.
- E2: Prurit local et aggravation possible des signes et symptômes.

Traitement topique - onychomycose
Les traitements disponibles sans ordonnance s’avèrent peu efficaces. Il vaut mieux consulter un médecin pour obtenir un traitement topique sous ordonnance. Les vernis sont préférables aux crèmes, car la pénétration des crèmes sur les ongles est négligeable. Il faut savoir que l’efficacité du traitement de l’onychomycose repose sur l’observance au traitement. Il faut prévoir l’application du traitement pendant plusieurs mois.
Produits topiques sous ordonnances disponibles:
Ciclopirox 8% (Penlac)
- Formule en vernis
- Application sur l’ongle et jusqu’à 5 mm sur la peau au pourtour
- Nettoyage 1 fois par semaine de l’ongle avec de l’alcool isopropylique
- Traitement de 48 semaines
- E2: Érythème, Sensation de brûlure
Efinaconazole 10% (Jublia)
- Formule en solution: 2 gouttes sur le gros orteil, 1 goutte sur les autres
- Pas de nettoyage du produit nécessaire
- Traitement de 48 semaines
- E2: Réaction locale transitoire, Érythème, Sensation de brûlure

Traitement oral
Pour les infections plus tenaces, un traitement sous forme orale peut être initié à la suite d'une consultation médicale.
Terbinafine
- Mécanisme d'action : Effet fongicide contre les dermatophytes
- Inefficace contre le P. versicolor
- Début d'action : 1 semaine
- Traitement de 12 semaines pour les orteils ou 6 semaines pour les ongles de doigts
- Effet réservoir pour 1 à 6 mois après 3 mois de traitement
- Bilan hépatique périodique à faire
- E2: Troubles gastro-instestinaux, céphalées, éruptions morbilliformes
- E2 rares: Insuffisance hépatique, perturbation goût/odorat, symptômes de dépression, neutropénie grave, Syndrome Stevens-Johnson, épidermolyse bulleuse.
Itraconazole
- Mécanisme d'action : Effet fongistatique
- Absorption impacté par nourriture: favoriser un milieu acide (à jeun)
- Utilisation cyclique: prise 7 jours et pause de 3 semaines
- Doigts: 2 à 3 cycles
- Orteils: 3 à 4 cycles
- Bilan hépatique et rénal périodique à faire
- E2: Nausées, vomissements, élévation des transaminases, élévations des triglycérides, éruptions cutanées, hypokaliémie
- E2 rares: Insuffisance hépatique, neuropathie périphériques, effet inotrope négatif (risque moindre en traitement pulsatile)
Créez votre propre site internet avec Webador